|
EpilepsieEpilepsie (starší český výraz padoucnice) je onemocnění mozku charakterizované výskytem epileptických záchvatů. Epileptické záchvaty jsou epizody náhlé a přechodné abnormální funkce mozkové aktivity, které se projevují dočasnou změnou vědomí či vnímání, chování, hybnosti či citlivosti. Epilepsie je jedním z nejčastějších chronických neurologických onemocnění, vyskytuje se celosvětově, postihuje ženy i muže, jedince všech věkových kategorií i etnik.[1] DefiniceEpileptický záchvat je přechodný výskyt příznaků, které jsou dány abnormální excesivní a synchronní aktivitou mozkových neuronů.[2] Starší a většinou dosud užívaná definice epilepsie vyžaduje výskyt opakovaných (tzn. nejméně dvou) neprovokovaných epileptických záchvatů, které jsou od sebe odděleny časovým intervalem nejméně 24 hodin. Neprovokované záchvaty se vyskytují v nepřítomnosti zjevné akutní příčiny na rozdíl od záchvatů provokovaných, které jsou také nazývány jako akutní symptomatické záchvaty.[3] V roce 2014 Mezinárodní liga proti epilepsii navrhla novou praktickou definici epilepsie. Tato nová definice epilepsie ponechává tradiční kritérium dvou neprovokovaných záchvatů v průběhu více než 24 hodin. Nově však umožňuje stanovit diagnózu epilepsie v případě jednoho epileptického záchvatu a vysokého rizika (více než 60 %) jeho opakování nebo pokud se jedná o definovaný epileptický syndrom. Vysoké riziko opakování záchvatu se vyskytuje například, pokud je přítomný jednoznačný nález na zobrazení mozku (výpočetní tomografii – CT nebo magnetické rezonanci – MR) nebo je v elektroencefalogramu (zkráceně EEG) přítomna epileptiformní abnormita – abnormita svědčící pro epilepsii.[4] Jako epileptické syndromy jsou označovány jednotky, u nichž lze identifikovat obdobné klinické rysy – typ záchvatů, etiologii, EEG nález a prognózu.[5]
EpidemiologieEpilepsie je jedním z nejčastějších neurologických onemocnění. Epilepsii má celosvětově přibližně 50 milionů lidí, z toho téměř až 80 % lidí s epilepsií žije v rozvojových zemích. Příčinou vyšší incidence v rozvojových zemích je pravděpodobně větší množství onemocnění mozku (porodní traumata, některé infekce) a horší zdravotní péče.[1][5] Ve vyspělých zemích se ročně diagnostikuje 30–50 nových případů/100000, v rozvojových zemích může být incidence až 2–3× vyšší.[1][6] V Česku se odhaduje počet lidí žijící s aktivní epilepsií (tedy pacienti s epilepsií, kteří prodělali v posledních pěti letech alespoň jeden záchvat) na 70 000.[6] Klinický obrazEpileptické záchvaty se mohou projevovat nejrůznějšími způsoby v závislosti na místě vzniku a šíření abnormálního elektrického výboje do ostatních částí mozku.
Klasifikace záchvatůNová klasifikace epileptických záchvatů z roku 2017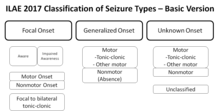 V roce 2017 navrhla Mezinárodní liga proti epilepsii (The International League Against Epilepsy, zkratka ILAE) novou klasifikaci epileptických záchvatů. Tato nová klasifikace dělí epileptické záchvaty dle místa jejich vzniku do 3 základních skupin: 1. fokální, 2. generalizované, 3. s neznámým začátkem. Správné zařazení je důležité vzhledem k určení příčiny, vhodné medikace, možnosti epileptochirurgické terapie. Tato klasifikace nahrazuje dřívější mezinárodní klasifikaci epileptických záchvatů ICES z r. 1981.[8]  Výbor České ligy proti epilepsii vydal českou verzi nové klasifikace, která by měla nahradit klasifikaci předchozí – viz obrázek. 1. Fokální záchvatyDříve byly nazývány parciální záchvaty. Vycházejí z části mozkové kůry jedné z mozkové hemisféry. Fokální záchvaty, pokud je to možné, dále dělíme podle přítomnosti poruchy vědomí na:
Záchvat bez poruchy vědomí znamená, že si je pacient v celém průběhu záchvatu vědom sebe i okolního prostředí. V případě, že není stav vědomí během záchvatu znám, tak poruchu vědomí neuvádíme. Fokální záchvat s poruchou vědomí nahrazuje dřívější označení parciální komplexní záchvat, zatímco fokální záchvat bez poruchy vědomí dřívější termín parciální simplexní záchvat.[9] Fokální záchvat (s poruchou/bez poruchy vědomí/bez určení poruchy vědomí) může být dále klasifikován jako:
Pro zařazení mezi motorické záchvaty × záchvaty bez motorických příznaků je rozhodující první prominentní příznak záchvatu. Výjimkou jsou záchvaty se zárazy v chování, které pokud jsou dominantním příznakem, tak se mohou vyskytnout během celého záchvatu. Fokální záchvaty přecházejí do bilaterálního tonicko-klonického záchvatu (tzv. FBTCS), dříve označovány jako sekundárně generalizované záchvaty, jsou záchvaty začínající jako fokální, u kterých dochází k následnému rozšíření epileptické aktivity do obou hemisfér. 2. Generalizované záchvatyDříve byly nazývány primárně generalizované. Během těchto záchvatů se již na svém začátku zapojují obě hemisféry. V případě generalizovaných záchvatů tedy nejsme schopni identifikovat místo, odkud epileptické záchvaty vycházejí. Vědomí bývá porušeno a případné motorické projevy jsou oboustranné. Další dělení generalizovaných záchvatů je podle přítomnosti motorických projevů na:
3. Záchvaty s neznámým začátkemNa základě dostupných informací není možné určit, zda se jedná o záchvaty fokální či generalizované. Jsou děleny na:
Starší klasifikace z roku 1981Dříve používaná mezinárodní klasifikace epileptických záchvatů ICES z r. 1981 rozděluje záchvaty podle klinických projevů[6]. A) Parciální epileptické záchvatyVycházejí z části mozkové kůry jedné z mozkové hemisféry.[5] Pro začátek v jedné hemisféře svědčí počáteční klinické projevy a/nebo EEG.[6] Parciální záchvaty se dále dělí na: 1) parciální simplexníBěhem záchvatu není přítomná porucha vědomí (či neschopnost reagovat normálním způsobem na vnější podněty) Parciální simplexní dále rozdělujeme podle klinických projevů:
2) parciální záchvaty s komplexní symptomatologiíBěhem záchvatu je přítomna porucha vědomí či vnímání (typicky doprovázena amnézií na toto období). Častý je výskyt tzv. automatismů. Jde o bezděčnou většinou neadekvátní a stereotypní činnost (např. olizování, žvýkání, manipulace s oděvem). 3. Parciální záchvaty přecházející v generalizovanéVznikají rozšířením záchvatu do celého mozku. B) Generalizované záchvatyPrvní klinické změny svědčí pro zapojení obou hemisfér do záchvatovité činnosti. Vědomí bývá narušeno, případné motorické projevy jsou oboustranné.[6] Řadíme zde:
Příčiny epilepsieV posledních letech se poznatky ohledně příčiny epilepsie, zejména díky genetickému výzkumu a moderním zobrazovacím metodám, velmi rozšiřují. V r. 2017 Mezinárodní liga proti epilepsii vydala nové doporučení dělení epilepsií podle příčin, které by mělo nahradit předchozí rozdělení (tzv. idiopatické, symptomatické a kryptogenní epilepsie). Nová klasifikace rozděluje následující příčiny vzniku epilepsie:[10] 1. Genetická etiologiePříčina epilepsie je výsledkem působení známé nebo předpokládané genetické poruchy. Epilepsie, u kterých se usuzuje na genetickou etiologii, jsou značně rozmanité a ve většině případů jsou genetické odchylky neznámé.[9] Jeden syndrom může mít rozdílný genetický podklad. A naopak mutace jednoho genu může mít rozdílnou klinickou symptomatologii. Např. postižení genu SCN1A může mít různé fenotypické vyjádření, od lehčího klinického průběhu tzv. GEFS + (Generalized epilepsy and febrile seizures plus) až po klinicky těžce probíhající Syndrom Dravetové.[10] V případech, kdy je epilepsie dědičná komplexně – tj. působením více genů s nebo bez vlivu prostředí, můžeme identifikovat genetické varianty, které přispívají ke vzniku epilepsie, ale samy o sobě by epilepsii nevyvolaly.[11] Důležitá je skutečnost, že geneticky podmíněné epilepsie nejsou totéž jako poruchy dědičné. Je to způsobeno tím, že genetické mutace mohou vzniknout de novo (tj. mutace vzniklá u daného jedince nově, aniž by ji zdědil od rodičů) a tito pacienti mají tedy negativní rodinnou anamnézu. Identifikace takovýchto mutací vzrůstá ve skupině lehkých i těžkých epilepsií.[10] Tuto nově vzniklou mutaci může jedinec pak teoreticky předat svým dětem. Zda se u jeho dětí projeví epilepsie, pak ale záleží na více faktorech (např. penetranci genu).[12] Jak již bylo uvedeno, genetická etiologie nevylučuje podíl faktorů zevního prostředí na vzniku záchvatů – např. spánkové deprivace.[10] Usuzování na genetickou příčinu může být založeno na základě rodinné anamnézy výskytu autozomálně dominantní poruchy, jako je tomu např. u Benigní familiární neonatální epilepsii, u které má většina rodin mutaci jednoho z genů pro draslíkový kanál (KCNQ2 nebo KCNQ3).[13] Jindy je mutace známá pouze v malém procentu případů, např. u Autozomálně dominantní noční frontální epilepsie.[14] Genetická etiologie může být založena na výsledcích klinických studií u pacientů se stejným syndromem např. Epilepsie s dětskými absencemi nebo Juvenilní myoklonická epilepsie nebo např. na základě studií na dvojčatech. Pokroky v molekulární diagnostice dnes umožňují identifikovat kauzální mutace ve velkém počtu (většinou vznikající de novo).[9] Např. v případě těžkých vývojových a epileptických encefalopatií se v současné době podaří identifikovat kauzální mutace u 30–50 % dětí.[15] 2. Strukturální etiologiePřítomnost strukturální abnormity mozkové kůry podstatně zvyšuje riziko epileptických záchvatů.[16] Strukturální abnormita může být získaná (např. nádor, cévní mozková příhoda, trauma, hypoxicko-ischemické postižení mozku, infekce) nebo vrozená (různé malformace kortikálního vývoje) – zde však epilepsie spíše souvisí spíš s ložiskovou patologií než genetickou příčinou. V některých případech může příčina spadat do kategorie genetické i strukturální (např. tuberózní skleróza). Některé typy epilepsií bývají často asociovány s určitými patologiemi. Např. u pacientů s epilepsií temporálního laloku je častý nález hipokampální sklerózy, u pacientů s gelastickými záchvaty (epizody smíchu nebo nucení ke smíchu, často bez emočního doprovodu) bývají časté hypothalamické hamartomy.[10] K identifikaci těchto lézí je nezbytná magnetická rezonance, a to nejlépe provedená ve speciálním epileptologickém protokolu.[17] 3. Metabolická etiologieNěkteré choroby způsobující poruchu metabolismu nebo s metabolismem interagující se mohou mimo jiné manifestovat epilepsií (zde patří např. porfyrie, aminoacidopatie, pyridoxin-dependentní záchvaty). Většina z těchto chorob má genetický základ, některá mohou být získaná (např. deficit kyseliny listové). Identifikace těchto chorob je samozřejmě důležitá kvůli potřebě specifické léčby.[10] 4. Imunitní etiologieJsou způsobené některými typy autoimunitních zánětů postihující centrální nervový systém. Počet diagnostikovaných případů roste s dostupnějšími laboratorními diagnostickými metodami. Příkladem těchto onemocnění je např. encefalitida s protilátkami proti NMDA receptoru nebo anti-LG1 limbická encefalitida. Vyčlenění této kategorie vyplývá z důležitosti odlišného léčebného přístupu (imunosupresiva, pátrání po paraneoplázii).[10] 5. Infekční etiologieInfekční příčina je celosvětově nejběžnější etiologií epilepsie.[18] Epilepsie s infekční etiologií je výsledkem působení infekčních chorob, při kterých může docházet k funkčním a strukturálním změnám v mozku. Hlavním původcem získané epilepsie v rozvojových zemích je neurocysticerkóza.[19] Dalšími infekčními nemocemi, které prokazatelně způsobují epilepsii, jsou např. HIV, malárie, TBC meningitida, mozková malárie, subakutní sklerózující panencefalitida, mozková toxoplazmóza a vrození infekce jako Zika a cytomegalovirus. Tyto infekce někdy mívají strukturální korelát. Infekční etiologie se vztahuje i k případům epilepsie vzniklé s odstupem po prodělané infekci.[12] 6. Neznámá etiologiePříčina epilepsie je nejasná. Samozřejmě záleží na rozsahu vyšetření, které se celosvětově značně liší. DiagnostikaDiagnostika epileptických záchvatů je založena na klinickém obraze a podrobně odebrané anamnéze získané od pacienta a svědků události. Existuje řada chorob, které mohou imitovat epileptický záchvat. Pro správnou léčbu je nutné správně určit, že se o epileptických záchvat jedná, následně stanovit typ epileptického záchvatu/epilepsie, příčinu záchvatu/epilepsie a případně i daný epileptický syndrom. V diagnostickém algoritmu hrají zásadní roli neurologické vyšetření a různé pomocné metody (laboratorní, zobrazení mozku, EEG vyšetření).[20] Laboratorní vyšetřeníZejména v případě prvního epileptického záchvatu z důvodu vyloučení metabolické příčiny (viz akutní symptomatické záchvaty). Zobrazení mozku U dospělých pacientů s epilepsií je v rámci pátrání po příčině epilepsie indikované provést zobrazení mozku. Základními metodami jsou magnetická rezonance (MR) a výpočetní tomografie (CT). V současnosti se preferuje MR mozku, u pacientů u kterých není možné provedení magnetická rezonance (MR) mozku, alespoň výpočetní tomografie (CT) mozku. CT vyšetření má nezastupitelnou roli v akutních stavech vzhledem k jeho dostupnosti a rychlosti. Strukturální změny nacházené u epileptiků mohou být rozmanité – pozánětlivé a poúrazové změny, změny po prodělané (klinicky vyjádřené či němé) mozkové příhodě, nádory mozku. Relativně častými změnami u farmakorezistentní epilepsií je hipokampální skleróza (gliotické změny a ztráta neuronů hipokampu) nebo různé malfunkce kortikálního vývoje (vývojová porucha uspořádání neuronů). EEG vyšetření EEG vyšetření neboli elektroencefalogram zaznamenává normální i abnormální elektrickou aktivitu mozku. Některé abnormity jsou nespecifické a mohou se vyskytnout u zdravých jedinců nebo pacientů s jiným onemocnění mozku než je epilepsie (např. cévní mozková příhoda, trauma mozku, demence apod.) Druhým typem abnormit jsou epileptiformní abnormity (dříve tzv. specifické nebo hyperfunkční), které jsou asociovány s výskytem epilepsií. Nález na EEG může pomoci určit, zda se jedná o ložiskovou či generalizovanou epilepsii, což je důležité pro určení správné léčby. Rutinní EEG záznam trvá většinou 20–30 minut a běžně se během něj používají aktivační metody, které zvyšují šanci záchytu abnormalit (fotostimulace, hyperventilace). Další aktivační metodou je například natáčení EEG při usínání/spánek nebo spánková deprivace. Pacienti s epilepsií mohou mít normální graf. Video-EEG monitorováníJe metodou pro současné většinou dlouhodobějšího (několik dní až týdnů) snímání EEG aktivity a současného stavu pacienta pomocí videokamery. Využívá se zejména u nejasných případů, kdy pacient neodpovídá adekvátním způsobem na antiepileptickou medikaci, v případech, kdy není jasné zda se o epilepsii jedná, k určení typu epileptických záchvatů/epilepsie či odhalení epileptického ložiska. Na základě získaných informací je možné navrhnout adekvátní terapii. První pomoc při epileptickém záchvatu
Transport do nemocnice je indikovaný v těchto případech
Léčba epilepsiíCílem léčby epilepsií je kompenzace záchvatů bez nepřijatelných nežádoucích účinků terapie a optimální kvalita života.[21] Terapii můžeme rozdělit do 3 částí:
Režimová opatřeníCílem je eliminace faktorů provokujících epileptické záchvaty, jednak eliminace rizikových situací. Mezi provokační faktory patří např. spánková deprivace, fotostimulace, nadměrný příjem alkoholu, nadměrné fyzické nebo psychické zatížení. Vnímavost vůči provokačním faktorům je individuální.[5] Např. pouze 5% pacientů s epilepsií má fotosenzitivní epilepsii.[22] Eliminace rizikových situací znamená vyhnutí se prostředí či aktivitám, při kterých by případný epileptický záchvat mohl vést k vážnému ublížení sobě či okolí (práce ve výškách, nechráněné točivé nástroje, řízení motorového vozidla).[5] Farmakoterapie  Antiepileptika potlačují výskyt epileptických záchvatů, nevyléčí příčinu epilepsie ani nezabrání rozvoji po různých inzultech mozku.[5] Před nasazením lékař zvažuje několik aspektů:[23]
Obecně je léčba indikovaná v případě, že riziko opakování záchvatu a/nebo jeho možné negativní konsekvence převažují rizika nežádoucích účinků léčby. V praxi se používá přístup nasazení terapie po dvou (nebo více) jasných epileptických záchvatech. Výjimkou mohou být záchvaty s velmi dlouhým časovým rozestupem nebo provokované záchvaty, u kterých specifická léčba nebo vyhnutí se provokované aktivity může být dostatečnou profylaxí (např. abúzus alkoholu, některé případy fotosenzitivní epilepsie). Také v případě některých benigních dětských syndromů není nutné nasazení medikace (např. Benigní rolandická epilepsie).[23] Strategie léčbyLéčba bývá zahajovaná monoterapií (tj. použití jednoho léčebného preparátu), která jsou většinou nasazovaná v pomalu zvyšujících se dávkách do vytitrování optimální dávky. Tímto postupem lze zabránit některým nežádoucím účinkům a zvýšit toleranci léku. Obecně platí, že v případě trvání záchvatů se navyšuje dávka léku až do maximální tolerované dávky.[5] Alternativní monoterapii volíme v případě nežádoucích účincích nebo minimálním efektu iniciální terapie. V případě dobré tolerance a významného efektu iniciální terapie je možné zvažovat přidání dalšího antiepileptika. Kombinace více léků může být rizikovější pro výskyt interakcí a nežádoucích účinků, při správném zvolení může být účinnější než monoterapie.[21] Při výběru vhodného antiepileptika hrají roli
V roce 2017 vydal spolek Epistop, z.s. (http://www.epistop.cz/) ve spolupráci s Českou ligou proti epilepsii Soubor minimálních diagnostických a terapeutických standardů u pacientů s epilepsií, ve kterých se objevují na základě publikovaných doporučení a s přihlédnutím k aktuálním zvyklostem v České republice nová doporučení nasazování antiepileptik viz tabulka.[21] Chirurgická léčbaSouvisející informace naleznete také v článku Epileptochirurgie.
Epileptochirurgická léčba by měla být zvažovaná u pacientů s farmakorezistentní epilepsií (nebo také refrakterní, intraktabilní), vzhledem k tomu, že pacienti s nekompenzovanou epilepsií mají zvýšenou mortalitu, dochází k progresivnímu zhoršování kognitivních funkcí a nežádoucím psychosociálním důsledkům.[23] Farmakorezistentní epilepsie je definovaná jako epilepsie, u které selhala terapie dvou adekvátně vybraných antiepileptik užívaných v maximálních tolerovatelných dávkách (ať už v monoterapii nebo kombinaci) a přetrvávají záchvaty významně ovlivňující kvalitu života.[24] Tito pacienti jsou indikovaní k vyšetření v centru pro léčbu epilepsie.[21] Zastoupení farmakorezistentních pacientů se odhaduje na 20–30 % pacientů s epilepsií.[25] V České republice je chirurgická léčba epilepsie soustředěna do center vysoce specializované péče pro farmakorezistentní epilepsie. K 1.1.2018 dle Ministerstva zdravotnictví České republiky má tento status:[26] Pro dospělé a děti
Pro dospělé
Předpoklady pro epileptochirugickou léčbuZákladními předpoklady pro epileptochirurgickou léčbu jsou farmakorezistence, očekávané zvýšení kvality života při potlačení záchvatů a přiměřené riziko operačního zákroku, které nepřevyšuje jeho očekávaný přínos. Nezbytná je rovněž dostatečná motivace nemocného, případně jeho zákonného zástupce.[21] Zjednodušeně můžeme epileptochirurgické zákroky rozdělit na dvě základní skupiny – výkony kurativní a výkony paliativní.[6] Kurativní výkonyCílem kurativních výkonů je odstranění epileptického ložiska a tudíž úplné odstranění epileptických záchvatů. Patří zde výkony resekční a dle některé literatury zde lze zařadit i hemisferektomie [27] (ty jsou jindy řazeny mezi výkony paliativní).[6] Podstatou resekčních výkonů je kompletní odstranění funkčně změněné mozkové tkáně, která je přímo odpovědná za generování epileptických záchvatů. Nejčastěji se provádí různé typy resekcí části temporálního (spánkového) laloku a tzv. rozšířené lezionektomie (odstranění léze). Cílem je vymizení záchvatů po operaci, ovšem bez nepřijatelného negativního ovlivnění motorických, senzorických či kognitivních funkcí.[6] Paliativní výkonyPrimárním cílem výkonů paliativních je pak významné snížení počtu záchvatů či odstranění záchvatů pacienta nejvíce ohrožujících. Mezi paliativní zákroky bývají řazeny mnohočetné subpiální transekce, kalosotomie, hemisferektomie, implantace vagového neurostimulátoru.[6] OdkazyReference
Externí odkazy
|