|
ウォルフ・パーキンソン・ホワイト症候群
ウォルフ・パーキンソン・ホワイト症候群(英語: Wolff-Parkinson-White syndrome、WPW症候群)とは、上室性の頻脈性不整脈の一つ。心臓自体には器質的疾患がないにもかかわらず特有の心電図所見を示し、しばしば偽性心室頻拍[1]を起こし[2]、またこれらの心電図異常が突然正常化する例が1915年頃から存在が知られ始め、1930年に多くの症例(12例)についての詳しい報告がなされた。症例を研究・発表したルイス・ウォルフ、ジョン・パーキンソン、ポール・ダドリー・ホワイトの3人の名前から症状が名付けられたのが由来である。 機序 原因として多くあげられるのは、Kent束(Bundle of Kent)と呼ばれる副伝導路の存在によるリエントリー回路の形成である。通常は洞房結節から発した電気信号は房室結節、His束、脚、プルキンエ線維を経て心室へ伝達される(刺激伝導系)が、この疾患では信号が刺激伝導系に加えてKent束を経由するルートにも伝わるため、発作が起きると拍動リズムが乱れる。発作時の脈拍は240回(bpm)以上に達することがある。また、あまりに心拍数が早すぎるために、脈を半分にとってしまう場合も多い。多くは放置しても自然に収まるが、長時間続く場合は投薬により抑える。失神などの症状もある。 また、Kent束は心房筋と同じ電気生理学的性質を有するため、心房細動時に心室への過度の伝導が生じ、とくに心房細動時にQRS間隔が0.2秒以内の例では心室細動に移行することもある。Kent束は、右房-右室(B type)あるいは左房-左室(A type)に存在するものがあり、稀に心室中隔に向かう症例もある。右房-右室(B type)では、右室が早期に興奮するために、興奮の伝わり方としては、右室が先で左室が後となるため心電図波形は左脚ブロック型となる。左房-左室(A type)ではその逆の右脚ブロック型となる[3]。 心電図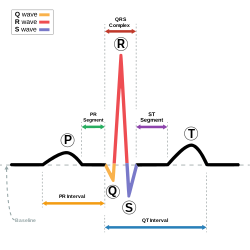 心電図上の特徴としては、下記の3点が挙げられる。
また、心電図のV1の波形からA型、B型、C型と分類する方法も存在する。 臨床像上室性頻拍、心房細動(Af)等を生じることが問題となるが、何も生じなければ自覚症状はない。 従来は高血圧、脂質異常症(高脂血症)、肥満、喫煙等の生活習慣をコントロールすることで改善されるとされてきたが、1980年代からの研究により、Afから心室細動(Vf)に移行するケースがあることが判明し、危険な不整脈であると位置づけられた。このため、発作が見られた場合は即座に専門医に診察してもらう必要がある。ウォルフ・パーキンソン・ホワイト症候群に合併した発作性心房細動(PAF)は偽性心室頻拍と呼ばれ、通常のAfとは異なり、心房の興奮がKent束を介してそのまま心室に伝わるため、高度の頻脈、また心室細動から突然死に至る場合がある。特に心房細動の最短RR時間が250ms以下のものはハイリスクである[4]。 治療自覚症状が無ければ経過観察を行う。根治治療には血管カテーテルを用いたカテーテルアブレーションが極めて有効であり、90%以上で根治に至る。 発作時の治療は迷走神経刺激、無効である場合にはアデノシン三リン酸(ATP)またはカルシウム拮抗剤を静注する。また、回帰頻拍に対しては抗不整脈薬が使用され、シベンゾリン(製品名:シベノール)等を第一選択薬とする事が多い。 一方、発作性心房細動を合併した場合、ジギタリス、ATP製剤、カルシウム拮抗剤、交感神経β受容体遮断薬(βブロッカー)などは禁忌である。とくにジギタリスは、Kent束の不応期を短縮させる一方、正常伝導路をさらに抑制することとなりVfを誘発する可能性がある。 ウォルフ・パーキンソン・ホワイト症候群に伴うAfの場合、治療薬としては、プロカインアミドが推奨される。 参考文献
脚注
関連項目 |
||||||||||||||||||||||||||
